Как бороться с климактерическим синдромом?
В жизни каждой женщины наступает климактерический период, во время которого постепенно угасает репродуктивная функция. В организме происходят физиологические изменения, сопровождаемые сложной гормональной перестройкой. Происходящие трансформации, вызывают различные дискомфортные ощущения, но у некоторых женщин развивается климактерический синдром – патологическое состояние, характеризующееся расстройствами функций организма с разной степенью тяжести и продолжительности.
Что такое климактерический синдром у женщин
Климактерический или менопаузальный синдром еще называют синдромом климактерического периода, и у него может быть разная степень тяжести. Он представляет собой целый комплекс симптомов, которые указывают на расстройство функций эндокринной, нервной, сердечно-сосудистой и других системах организма.
Сам климакс не является болезнью. Под ним понимают генетически обусловленную гормональную перестройку в организме, вызванную завершением репродуктивной функции женщины. Гинекология относит климактерический синдром к патологическому состоянию, осложняющему протекание менопаузы. Он включен в Международный классификатор болезней 10-го пересмотра под №95, как нарушения менопаузы и другие нарушения в околоменопаузальном периоде.
Синдром климактерического периода развивается примерно у 30-60% женщин. Рассмотрим, в каком возрасте более высокая вероятность появления патологии. Климактерический период подразделяют на 3 этапа:
- Пременопауза – яичники начинают постепенно засыпать и вырабатывают меньшее количество половых гормонов: эстрогена и прогестерона. В норме начинается в 45 лет. Менопаузальный синдром развивается примерно у 35% женщин.
- Менопауза или климакс – это последний менструальный цикл. Его определяют ретроспективно. Если после последней самостоятельной менструации на протяжении 1 года не шли месячные, то диагностируют наступление менопаузы. В норме наступает примерно в 50 лет. На этом этапе с симптомами климактерического синдрома сталкиваются до 70% женщин.
- Постменопауза – длится до конца жизни женщины. Яичники постепенно атрофируются и перестают синтезировать половые гормоны. В организме завершается гормональная перестройка, и органы всех систем начинают функционировать при низком уровне половых гормонов.
В среднем менопаузальный синдром длится 2-3 года, а у некоторых женщин он затягивается до 10-15 лет. Он начинается на этапе пременопаузы или менопаузы, а во время постменопаузы завершается.
Причины патологии
Основной причиной появления патологии считают возрастные изменения в функционировании гипоталамуса, входящего в целостную саморегулирующуюся систему, влияющую на менструальный цикл: гипоталамус – гипофиз – яичники. Гипоталамус играет роль пускового механизма функционирования системы.
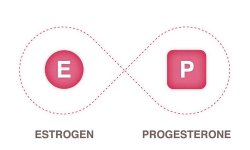
Он вырабатывает гонадотропин-рилизинг-гормон или сокращенно ГнРГ, который стимулирует гипофиз синтезировать фолликулостимулирующий и лютеинизирующий гормоны, которые сокращенно обозначаю ФСГ и ЛГ. Они влияют на созревание фолликулов и желтого тела в яичниках, а также стимулируют их продуцировать половые гормоны: эстроген и прогестерон.
В основе саморегуляции системы лежит принцип обратной связи. Когда уровень половых гормонов низкий, то гипофиз синтезирует свои гормоны, а при их недостаточном количестве гипоталамус вырабатывает свои гормоны. Возрастные изменения в гипоталамусе приводят к снижению его чувствительности к нормальной концентрации в организме эстрогенов.
Чтобы восстановить гормональный фон гипоталамус увеличивает выработку ГнРГ. Гипофиз реагирует увеличением синтеза гонодотропных гормонов, особенно ФСГ. Под воздействием высокого уровня ФСГ постепенно нарушается гормональная функция яичников. Они не только выделяют в кровь эстрогены, но промежуточные компоненты их синтеза.
Кроме того, нарушается цикличность выработки половых гормонов. В норме количество эстрогена должно повышаться в первой половине менструального цикла и во время овуляции достигать максимального уровня, а затем снижаться. Уровень прогестерона должен начинать повышаться после разрыва фолликула во время овуляции и расти во второй половине цикла.
В определенный момент, половых гормонов, синтезируемых яичниками, уже недостаточно, чтобы тормозить гормональную деятельность гипоталамуса и гипофиза. Высокий уровень ФСГ приводит к прекращению овуляции и, соответственно, угасанию репродуктивной функции.
Но поскольку, гормональный фон отображается на функционировании всего организма, то на фоне гормонального дисбаланса, при котором уровень эстрогена низкий, а уровень гормонов гипоталамуса и гипофиза повышен, нарушается функционирование сердечно-сосудистой и нервной периферической системы, а также регулирование метаболических процессов, что приводит к развитию менопаузального синдрома с яркими симптомами.
В женском организме эстроген кроме яичников синтезирует кора надпочечников. Когда у женщин надпочечники в период засыпания яичников начинают продуцировать большее количество женских половых гормонов, то срабатывает обратная связь системы и климактерический синдром не развивается, что приводит к мягкому протеканию менопаузы.
Отягощающие факторы
Появление менопаузального синдрома провоцируют следующие факторы:
- Профессиональная деятельность женщины приводит к частому умственному и физическому переутомлению.
- До начала климактерического периода у женщины появились расстройства функционирования центральной нервной системы, эндокринной системы и внутренних органов.
- Женщина переживала сильные стрессы, либо часто находилась в стрессовом состоянии.
- Во время протекания беременности и родов были осложнения.
- Были воспалительные или инфекционные заболевания органов половой системы, объемные хирургические вмешательства либо нарушения менструального цикла.
- Лишний вес, даже в незначительном объёме.
Патологическое протекание климакса провоцирует злоупотребление алкоголем, курение, а также работа на вредном производстве.
Классификация патология
Классификацию менопаузального симптома проводят, учитывая количество симптомов, и яркость их проявления. Выделят такие формы:
- Типичная или неосложненная форма характерна для женщин, у которых своевременно наступила пременопауза с типичными климактерическими симптомами: приливы жара и повышенное потоотделение. Общее самочувствие женщин практически не меняется. Изменения внешности соответствуют возрасту. Наблюдается незначительное уменьшение упругости кожи и отложение подкожного жира. Симптомы самостоятельно исчезают спустя 1-2 года.
- Осложненная форма встречается у женщин старше 45 лет, имеющих заболевания сердечно-сосудистой системы, органов пищеварения, патологии щитовидной железы, сахарный диабет и гипертонию. При этой форме женщины сталкиваются с частыми и яркими приступами приливов, болями в области сердца, развитием аритмии и тахикардии – учащенного сердцебиения. У них нарушается сон, ухудшается память, появляется сухость в интимной зоне. Им труднее концентрировать внимание, а также появляется страх смерти.
- Атипичная форма развивается у женщин, которые до наступления климактерического периода имели тяжелые заболевания, физические или психологические травмы, работали в неблагоприятных условиях либо перенесли сложные операции. Для этой формы характерны типичные симптомы климакса: сбои менструального цикла, появление плаксивости, нарушений сна, снижение памяти и ухудшение общего состояния здоровья, что отображается на работоспособности. Наблюдаются также нетипичные симптомы: увеличение массы тела, за счет равномерного или регионального отложения жировой ткани, отечность лица и ног из-за задержки жидкости в организме, сухость и зуд в интимной зоне, учащенное мочеиспускание, боли в суставах. Появляются следующие изменения внешности: сухость кожи, ломкость волос и ногтевых пластин, выпадение волос, пигментные пятна на лице, зоне декольте и руках. Состояние здоровья женщины быстро ухудшается и может начать развиваться остеопороз, остеохондроз, астма и панические атаки.
В некоторых источниках осложненную форму называют сочетанной.
Степени тяжести
Для классификации патологии по степени тяжести используют методику Вихляевой В.П., учитывающей частоту приливов:
- При легкой степени тяжести менопаузального синдрома на протяжении суток у женщины бывает не более 10 приступов приливов. Такое течение климакса встречается у 47% женщин.
- При средней степени тяжести климактерического синдрома количество приливов колеблется в пределах от 10 до 20 приступов в течение суток. Развивается примерно у 35% женщин.
- При тяжелой степени патологии женщина в сутки переживает более 20 приступов приливов. Такая форма встречается у 18% женщин.
Когда климакс тяжелый, то без заместительной гормональной терапии обойтись не удастся. При легкой и средней степени тяжести синдрома, женщина улучшит свое состояние, принимая фитопрепараты и гомеопатические средства, а также пользуясь рецептами народной медицины.
Клинические проявления климактерического синдрома
Каждый организм уникален. Поэтому, у женщин при развитии синдрома могут появляться разнообразные климактерические проявления с разной интенсивностью. Течение патологического процесса зависит от эмоционального и физического состояния женщины, степени гормонального дисбаланса, наличия хронических заболеваний и влияния внешних факторов.
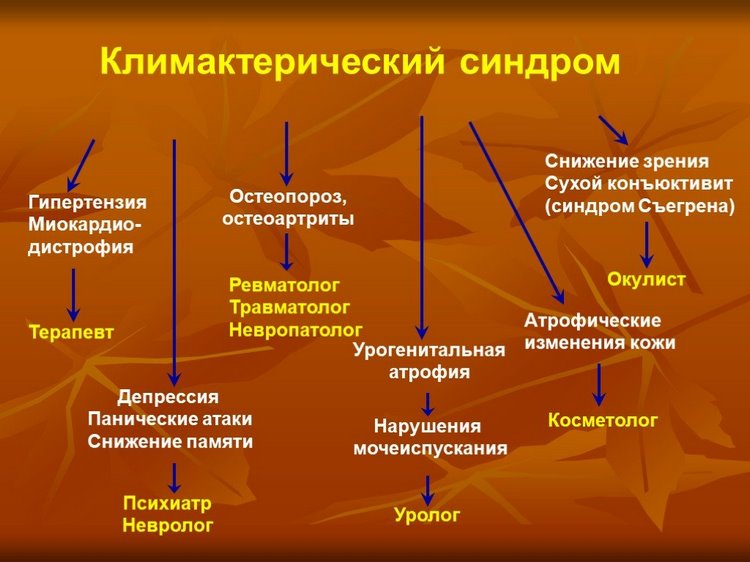
Все симптомы климактерического синдрома подразделяют на 3 большие группы: вазовегетативные, психоневротические и эндокринные. Мы подробно остановимся на каждой группе.
Вазовегетативные
Вегетативная нервная система регулирует функционирование таких важных внутренних органов организма, как сердце, желудок, кишечник, а также систем кровообращения, лимфообращения, пищеварения и гормонального регулирования. К вегетативным проявлениям климактерического синдрома относится:
- покраснения шеи и зоны декольте;
- приступообразная головная боль;
- скачки артериального давления;
- сухость кожи;
- сонливость;
- отечность ног и лица;
- судороги ног или их онемение.
Самые распространенные вазовегетативные проявления климактерического синдрома – это приливы жара и сопровождающая их повышенная потливость и учащенное сердцебиение.
Приливы считают визитной карточкой климакса, поскольку, они относятся к ранним специфическим симптомам. Самыми первыми проявлениями климактерического периода являются изменения менструального цикла, но их женщины склонны списывать на последствия пережитого стресса, переохлаждения организма и т.д. С приливами здоровые женщины в репродуктивнов возрасте не сталкиваются. Поэтому, многие не знают, как проявляется симптом, указывающий на начало пременопаузы.
Под приступом прилива понимают резкое ощущение жара, из-за быстрого поступления крови к голове, шеи, зоне декольте и рукам. Жар сменяется ознобом и обильным потоотделением, а температура тела при этом не меняется. Приступ длится от 30 секунд до 2 минут. За это время кожа из сухой может стать абсолютно мокрой. У женщины учащается сердцебиение, колеблется артериальное давление, иногда, случается потеря сознания. После приступа появляется чувство паники, слабость и снижение трудоспособности.
Психоневротические
К психоневротической группе относятся следующие симптомы:
- повышенная раздражительность;
- частая смена настроения;
- плаксивость;
- постоянное чувство усталости;
- сниженное внимание и способность концентрироваться;
- ухудшение памяти;
- тревожность;
- ощущение страха.
У некоторых женщин развиваются невротические расстройства, при которых появляется непереносимость отдельных звуков и запахов. Самым тяжелым симптомом этой группы считают стойкую депрессию, при которой женщина воспринимает климакс признаком наступившей старости. Такая депрессия очень трудно поддается лечению.
Эндокринные
Эндокринные климактерические симптомы еще называют соматическими. Они возникают из-за возрастных изменений обменных процессов либо ярко проявляющими реакциями организма на снижение уровня эстрогенов.
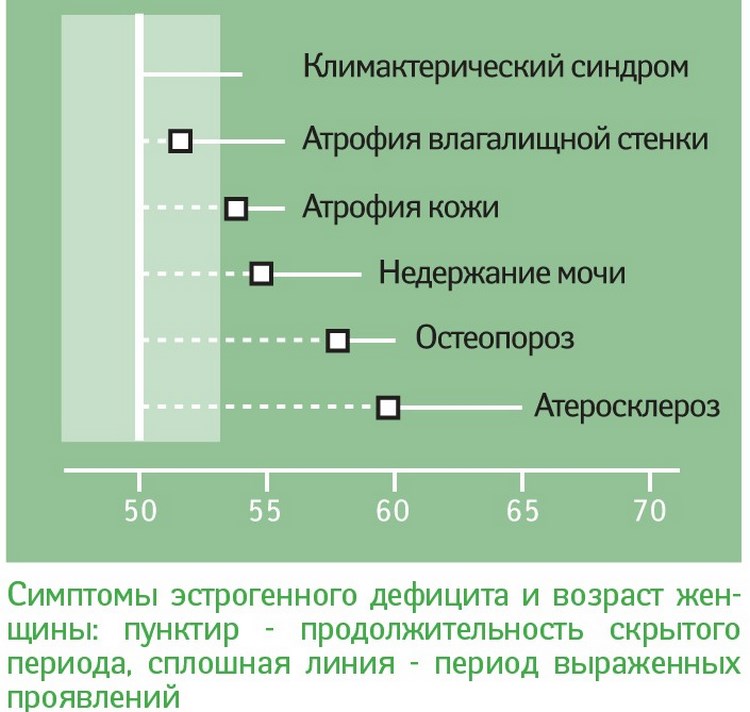
Нехватка эстрогена в первую очередь сказывается на состоянии органов половой системы. Женщины могут ощущать сухость, дискомфорт и зуд в интимной зоне. Иногда начинают развиваться воспалительные процессы на стенках влагалища и появляются кровотечения. Может появиться болезненное непроизвольное мочеиспускание.
Дефецит эстрогена приводит к изменению состояния кожи, волос и ногтей. У женщин появляются морщины и начинается атрофия молочных желез. Ослабление тонуса мышц в малом тазу приводит к опущению матки. При дальнейшем ухудшении состояния мускулатуры возможно выпадение матки. Многие женщины начинают набирать вес.
В организме снижается синтез витамина D, что приводит к нарушению усвоения кальция и повышенному вымыванию его из костных тканей. Такие изменения приводят к развитию остеопороза и искревлений позвоночника. У некоторых женщин развиваются патологии функционирования щитовидной железы.
Диагностика
Диагностика климактерического синдрома включает следующий комплекс мероприятий:
- Обследование у гинеколога. Врач исследует менструальную функцию женщины. Ему необходимо предоставить информацию, в каком возрасте была первая менструация, какая продолжительность менструального цикла была раньше, и как изменилась в последнее время, поменялось ли количество критических дней и объем менструальных выделений, дату последних месячных, если есть задержка. Гинеколог проводит осмотр, чтобы оценить размер и состояние половых органов, а также проводит бимануальное исследование влагалищной полости. Берется мазок на цитологию.
- УЗИ органов малого таза позволяет выявить все патологии.
- Анализ крови на гормоны определяет наличие в организме гормонального дисбаланса. Также проводится анализ крови на биопсию и степень свертываемости.
- Обследование у маммолога проводится, чтобы своевременно выявить образования в молочных железах. Врач пальпирует железы, а при выявлении патологии дает направление на маммографию – инструментальное исследование с использованием рентгенографии.
- Обследование у терапевта, выявляющее общее состояние здоровья, и появление патологий, не имеющих отношения к половой системе. Проводится измерение артериального давления.
- Обследование у ревматолога с целью выявления остеопороза. Назначается денситометрия – исследование состояния костной ткани позвоночного столба, бедер и предплечий.
- Визит к окулисту и обследование глазного дна, позволяющее выявить развитие паталогий. Своевременно начав лечение, женщине легче будет вылечиться.
- Обследование у эндокринолога, чтобы выявить патологии щитовидной железы.
- Консультация у психотерапевта, позволяет выявить депресивное состояние, и своевременно провести терапию либо внести изменения в образ жизни, чтобы не доводить до состояния стойкой депрессии, которую очень сложно лечить.
Гинеколог ставит диагноз, учитывая результаты всех проведенных исследований и анализов, а также жалоб женщины и её гинетической предрасположенности к появлению менопаузального синдрома.
Лечение климактерического синдрома
Лечение климактерического синдрома проводит гинеколог или гинеколог-эндокринолог, но когда появляются признаки развития остеопороза, то женщин направляюют на консультацию к ревматологу, а при появлении нервных растройств, астении или депрессивных состояний – к психотерапевту. Схему лечения вегетативных растройств подбирает невролог.
Методы лечения климактерического синдрома напрямую зависят от степени его тяжести. При патологии средней и тяжелой степени назначают медикаментозную терапию. Если паталогия имеет легкую степень, то достаточно немедикаментозной терапии, которая включает физиопроцедуры, диету и прием фитопрепаратов или средств народной медицины. Довольно часто, при тяжелой и средней форме климакса врачи назначают комбинированное лечение, при котором сочетается медикаментозная и немедикаментозная терапия.
Рацион питания
Чтобы лечение дало максимальный эффект, женщине необходимо внести некоторые коррективы в свое питание:
- Следует отказаться либо свести к минимуму употребление алкоголя, копченых, маринованных и острых продуктов.
- Существенно ограничить употребление красного мяса, кофе, черного чая, а также всех углеводных продуктов: шоколада, конфет, мармелада, варенья, сдобы и др.
- Основу рациона должны составлять овощи, фрукты и ягоды, как в сыром, так тушеном и вареном виде. Особенно полезны плоды, содержащие большое количество фитоэстрогенов – веществ растительного происхождения, которые действуют на организм аналогично человеческим гормонам. Фитоэстрогенов много в броколи, шпинате, зелени петрушки, яблоках, вишне, цитрусовых, чесноке.
- Следует регулярно употреблять все бобовые. Веь они содержат фитоэстрогены. Лидером по их количеству является соя, но важно, чтобы она не была генномодифицированной.
- Необходимо ежедневно питаться нежирными молочними продуктами.
- Нужно включать в свой рацион все виды орехов, а также льняные семена и масло. Они богаты на фитоэстрогены.
- Среди напитков следует отдавать предпочтение зеленому чаю и травяным чаям.
Недостаток витаминов в зимнее и весеннее время следует восполнять витаминными комплексами, но их должен подбирать исключительно врач, основываясь на результат анализа крови.
Физиотерапевтические процедуры
С наступлением климактерического периода женщине рекомендуют следующие физиотерапевтические процедуры:
- Лечебную гимнастику, позволяющую улучшить углеводный и кислородный обмен, снизить уровень инсулина и уменьшить выраженность психоневротических симптомов. Вид гимнастики и программу тренировок должен подбирать врач ЛФК, основываясь на результаты проведенной диагностики. Чтобы предотвратить упущение матки, женщинам рекомендуют проводить упражнения по методике Бубновского и Кегеля. На своё усмотрение женщина может заниматься гимнастикой дома или посещать групповые занятия.
- Лечебный массаж общего либо точечного воздействия. Оба вида массажа улучшают тонус мышц и соссудов, активизируют лимфообращение и обменные процессы, а также оказывают расслабляющее воздействие на нервную систему. Масаж помогает снизить частоту приливов и интенсивность их приступов, а также избавиться от быстрой утомляемости и перепадов настроения.
- Иглорефлексотерапия – безболезненная процедура, которая существенно увеличивает активность функционирования эндокринной, иммунной и нейрогуморальной систем, а также благотворно влияет на тонус сосудов.
- Аромотерапия, проводимая при помощи аромалампы либо холодных игаляций. При климаксе следует использовь эфирные масла шалфея, душицы, жасмина, лаванды и апельсина. Процедура хорошо успакаивает нервную систему, снимает тревожность и плаксивость, предотвращает появление депрессии и позволяет организму быстрее востанавливаться после стресса.
- Гидротерапия – включает контрастный душ, обливание, шалфейные и хвойные ванны, горячие ванночки для ног. Процедуры способствуют уменьшению приступов приливов, повышению тонуса сосудов и кожи, а также улучшению эмоционального состояния женщины. Перечисленные процедуры проводятся в санаториях и профилакториях, но их можно проводить и в домашних условиях.
Хороший эффект дает использование всех перечисленных видов процедур в комплексе.
Медикаментозная терапия
При диагностированном климактерическом синдроме средней и тяжелой степени тяжести назначаю лечение препаратами следующих групп:
- Седативные средства – назначаются для улучшения общего состояния и нормализации нервной системы. Чаще всего назначают следующие настойки: корня валерианы, травы пустырника, цветков и плодов боярышника.
- Нейролептики фенотиазинового ряда – показаны при наличии ипохондрии и депрессии. Лекарства угнетают чувство тревоги и страха, уменьшают психомоторное возбуждение и оказывают успокаивающее действие. Пользуется популярностью: Этаперазин, Метеразин, Трифтазин и Френолон.
- Транквилизаторы – эффективно помагают при нетяжелых климактерических неврозах, психоэмоциональных нарушениях и астении. Их прием позволяет снять внутреннее напряжение, чувство тревожности, беспокойство и страх. Часто назначают Диазепам и Элениум.
- Гормональные лекарства назначают при тяжелой форме паталогии. Их прием снижает интенсивность приливов и сопровождающих их проявлений. Количество приступов будет уменьшаться, а со временем женщина вовсе избавиться от приливов и других климактерических симптомов, включая дискомфорт в интимной зоне. Препараты и дозу должен назначать исключительно врач, основываясь на результаты анализа крови на гормоны, и проведенные инструментальные обследования пациентки. Пользуются популярностью такие лекарства: Утрожестан, Дидрогестерон и Норгестрел.
Всем женщинам, независимо от степени тяжести паталогии, назначают прием витаминов А, Е и С. Они не только укрепляют организм, но замедляют выработку гонадотропных гормонов, чем способствуют синтезу эстрогена и прогестерона. Их прием позволяет снизить вероятность развития эндометриоза, миомы матки, мастопатии, а также улучшить состояние кожи, волос и ногтевых пластин.
Безрецептурные фитоэстрогены
Препараты, содержащие фитоэстрогены, относятся скорее к биологическиактивным добавкам, нежели лекарствам и отпускаются в аптеках без рецептов. Они успешно справляются с распространенными климактерическими симптомами: приливами, повышенной потливостью, тревожностью, раздражительностью, перепадпми настроения, проблемами со сном, скачками артериального давления, головными болями и др.
Также они успешно предотвращают развитие заболеваний, характерных для менопаузы: паталогии в работе органов сердечно-сосудистой системы, недержание мочи, остеопороз. Пользуются популярностью такие растительные и гомеопатические средства: Экстровел, Феминал, Климадинон, Ременс, Климаксан и Ци Клин.
Не следует проводить лечение климактерического синдрома препаратами с фитоэстрогенами самостоятельно. Они действуют на организм аналогично органическому эстрогену. Поэтому, их должен назначать врач, на основании результатов анализа крови на гормоны. Иначе их прием может усилить гормональный дисбаланс.
Осложнения
Неправильное или несвоевременное лечение климактерического синдрома может привести к таким последствиям:
- Появлению патологических изменений в функционировании урогетальной сферы, приводящих к недержанию мочи.
- Развитию остеопороза с частыми переломами костей и другими серьёзными осложнениями.
- Увеличению риска развития следующих заболеваний: ареросклероза, гипертонии, ишемической болезни сердца, тромбоза, сахарного диабета и др.
- Появлению в органах половой системы и молочных железах новообразований доброкачественной или злокачественной природы.
Большинство перечисленных заболеваний относятся к прогрессирующим, и требуют постоянного лечения. Несмотря, на проводимую терапию, они существенно снижают работоспособность женщины и ухудшают качество её жизни.
Профилактика климактерического синдрома
Профилактика климактерического синдрома включает следующие аспекты:
- Сформировать распорядок дня, в котором отведено время для отдыха.
- Придерживаться здорового полноценного питания.
- Регулярно заниматься спортом и другими видами физической активности, но с умеренной нагрузкой.
- Следить за своим весом.
- Своевременно лечить все гинекологические заболевания, особенно воспаления.
- Гормональные препараты принемать только по назначению врача и в срогом соответствии с инструкцией.
- Регулярно раз в полгода проходить профилактический гинекологический осмотр.
Придерживаясь здорового способа жизни до наступления климактерического периода, женщина сможет избежать появления патологии, и легко перенесет гормональные изменения, происходящие в её организме.
Таким образом, с менопаузальным синдровом реально справиться. Женщине необходимо сразу после появления первых симптомов обратиться к гинекологу, провести комплексную диагнорстику и начать лечение, придерживаясь всех рекомендаций врача. Но ведя активную здоровую жизнь, вполне реально предотвратить паталогию и наслаждаться новым этапом своей зрелой жизни.
Источники:
https://www.kp.ru/guide/klimaktericheskii-sindrom.html
https://dic.academic.ru/dic.nsf/enc_medicine/14470/Климактерический






Самое главное, конечно, подобрать те средства, которые помогут симптомы убрать. Я фитоэстрогены принимаю (у меня циклим в таблетках). С ним чувствую себя отлично, ничего не беспокоит. Хотя то, что я здоровый образ жизни веду, тоже, наверное, свою положительную лепту вносит))
Спасибо, очень полезная статья. Думаю многие современные женщины знают что такое климакс и умеют себе помочь. Я пью Ледис формула «Менопауза», очень хороший поливитаминный комплекс. Отказалась от кофе, чтобы не провоцировать скачки давления, к стати зеленый чай намного полезнее и бодрит по утрам не хуже.